Más allá del flúor: cómo tu estilo de vida es el verdadero pilar de la salud bucal
Durante décadas, la odontología preventiva ha girado casi en exclusiva alrededor del flúor. Su incorporación al agua potable y a los dentífricos se presentó como uno de los grandes hitos de la salud pública del siglo XX, y en cierta medida lo fue: los índices de caries descendieron de forma notable en muchas poblaciones. Sin embargo, la investigación científica acumulada en los últimos años nos obliga a matizar ese relato y, sobre todo, a ampliar el foco.
Hoy sabemos que la salud de tu boca no depende de un solo ingrediente. Depende de cómo vives.
El flúor: beneficios reales, riesgos que no podemos ignorar
Sería injusto negar su utilidad. En las concentraciones adecuadas y aplicado correctamente, el flúor refuerza el esmalte y dificulta la acción bacteriana que origina las caries. El problema surge cuando se supera el umbral de lo beneficioso, algo más frecuente de lo que se suele reconocer, dado que el flúor está presente simultáneamente en el agua, la sal, ciertos alimentos y los productos de higiene bucodental.
1. Fluorosis dental: cuando el remedio daña
La fluorosis es la consecuencia más visible del exceso de flúor durante la infancia. Se produce cuando este mineral se acumula en el esmalte mientras los dientes aún están en formación, un proceso que ocurre principalmente desde el nacimiento hasta los siete u ocho años de edad. El resultado va desde pequeñas manchas blanquecinas apenas perceptibles hasta alteraciones más graves del color y la textura superficial del diente, con pérdida de resistencia que puede acabar comprometiendo la integridad de la pieza.
Estudios publicados en revistas científicas latinoamericanas y europeas advierten de que la exposición simultánea a varias fuentes de flúor, agua, sal yodofluorada, dentífrico infantil y colutorios, multiplica el riesgo, especialmente cuando no existe supervisión en el cepillado de los más pequeños.
2. Impacto sobre el sistema endocrino
Este es quizás el aspecto menos conocido entre los pacientes y, sin embargo, uno de los que más debate ha generado en la comunidad científica en los últimos años. Varios estudios, entre ellos una revisión sistemática con metaanálisis publicada en 2024, han encontrado una asociación estadísticamente significativa entre la exposición sostenida al flúor y alteraciones en los niveles de la hormona TSH, que regula el funcionamiento de la glándula tiroides.
El mecanismo más estudiado apunta a que el flúor en dosis elevadas inhibe la actividad de la tiroperoxidasa, la enzima clave en la fabricación de hormonas tiroideas, y que además compite con el yodo, el nutriente esencial que la tiroides necesita para funcionar. En zonas con agua altamente fluorada se han detectado tasas de hipotiroidismo notablemente superiores a las de zonas sin fluoración. La propia Revista Médica de Chile recoge esta cuestión en un artículo de revisión que concluye que el flúor reúne criterios para ser considerado un disruptor endocrino en determinadas condiciones de exposición.
La importancia de la supervisión
Según revisiones científicas recientes (2022), el problema principal es la ingestión acumulada y repetida, sobre todo en los más pequeños. Por ello, las guías clínicas son estrictas:
- Niños: Usar solo la cantidad equivalente a un «grano de arroz» o un «guisante». Dependiendo de la edad.
- Supervisión obligatoria: Es vital evitar que el niño trague la pasta para prevenir la toxicidad sistémica.
3. Paradoja estructural: más duro no significa más resistente
La mineralización excesiva del esmalte que provoca el flúor en exceso tiene una consecuencia contraintuitiva: el tejido se vuelve más rígido pero también más frágil ante impactos y flexiones. Es el mismo principio por el que el cristal, siendo más duro que el plástico, se rompe con mayor facilidad. Un esmalte con fluorosis moderada o severa puede fracturarse con más facilidad que uno con una mineralización normal.
El diente: una estructura viva, no un objeto aislado
En Clínica Dental Velasco partimos de una premisa que guía todo nuestro trabajo: el diente no es una pieza inerte. Es tejido vivo, irrigado por vasos sanguíneos, inervado, en permanente intercambio mineral con el medio que lo rodea. Su estado refleja directamente el estado general de tu organismo, y cualquier estrategia preventiva que ignore esta realidad está condenada a ser incompleta.
Nutrición y dieta: la intervención más potente que existe
La boca alberga uno de los ecosistemas microbianos más complejos del cuerpo humano. Cuando la dieta es equilibrada, ese ecosistema se mantiene en un equilibrio que protege naturalmente encías y esmalte. Cuando se rompe ese equilibrio, sobre todo por el consumo frecuente de azúcares libres y ultraprocesados, las bacterias patógenas proliferan, generan ácidos de forma continua y el pH bucal cae por debajo del umbral en el que comienza la desmineralización del esmalte.
La Organización Mundial de la Salud señala el azúcar añadido como uno de los factores causales más determinantes de la caries a nivel poblacional. No se trata solo de la cantidad, sino de la frecuencia: cada vez que ingieres azúcar, las bacterias lo metabolizan y producen ácido durante aproximadamente veinte o treinta minutos. Cinco ingestas azucaradas repartidas a lo largo del día pueden significar hasta dos horas y media de ataque ácido continuado sobre tu esmalte.
Por el contrario, una dieta rica en vegetales frescos, proteínas de calidad, calcio, vitamina D y vitamina K2 proporciona al diente los sustratos que necesita para mantenerse mineralizado y reparar el microdesgaste cotidiano.
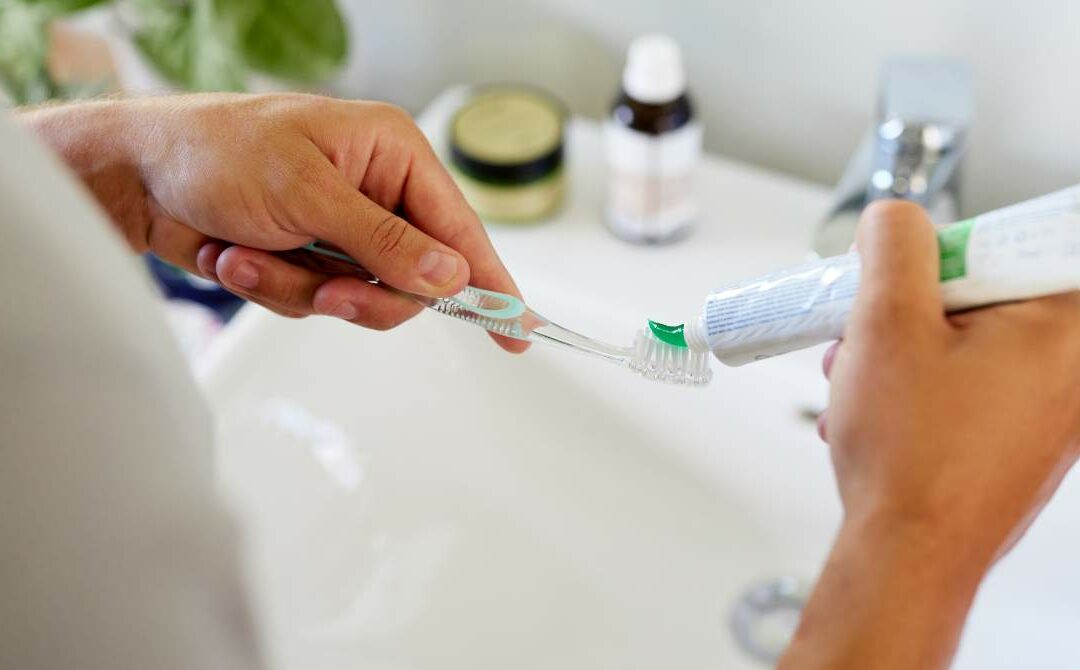
Higiene bucodental técnica: necesaria, pero no suficiente por sí sola
Un cepillado correcto, técnica, tiempo y frecuencia adecuados, sigue siendo irrenunciable. Sin embargo, nuestra experiencia clínica diaria nos confirma que pacientes con una higiene impecable pero una dieta cargada de azúcares tienen más caries que pacientes con una higiene más imperfecta pero una alimentación saludable. La higiene controla la placa; la dieta controla el entorno en el que esa placa actúa.
Respiración nasal: el factor silencioso que casi nadie menciona
Este es el punto que más sorprende a nuestros pacientes, y probablemente el más infradiagnosticado de toda la odontología preventiva.
Respirar habitualmente por la boca ya sea por costumbre, por obstrucción nasal crónica o durante el sueño— genera una situación de sequedad bucal que altera de manera profunda el entorno oral. La saliva no es solo agua: es un fluido activo que neutraliza los ácidos bacterianos, aporta minerales para la remineralización del esmalte, controla el crecimiento de microorganismos patógenos y mantiene el pH en niveles seguros. Cuando la producción de saliva cae o la boca se seca por el paso continuo de aire, todos estos mecanismos de protección se debilitan simultáneamente.
La Clínica Universitaria de Navarra estima que la xerostomía (sequedad bucal) afecta de forma habitual a más del 30% de la población general, y sus consecuencias directas incluyen caries de rápida progresión, halitosis y mayor susceptibilidad a infecciones fúngicas como la candidiasis oral.
Reeducar el patrón respiratorio para que sea predominantemente nasal, tratar las causas que lo dificultan (desviación de tabique, hipertrofia de cornetes, alergias) y mantener una buena hidratación son medidas preventivas de primer orden que cualquier clínica comprometida con la salud integral de sus pacientes debería incorporar al protocolo habitual.

Dra Verónica Peña Velasco
En Clínica Dental Velasco creemos que la mejor odontología es la que no tienes que usar. Si quieres una revisión donde analicemos no solo tus dientes sino también tus hábitos de respiración, alimentación e higiene, estaremos encantados de acompañarte.
Un artículo de la
Dra. Verónica Peña Velaco